胃・食道がんの脳転移に対する治療:腫瘍摘出術+定位放射線(ガンマナイフ)による長期生存例

食道がんや胃がんが脳に転移することは比較的まれで、すべての脳腫瘍の2~3%といわれています。
一般的に、消化器がんからの転移性脳腫瘍は非常に予後不良であり、これまで確立された治療法がありませんでした。
今回、日本から食道胃接合部がんの脳転移に対して開頭手術(腫瘍摘出)+ガンマナイフによる定位放射線治療を行い、5年生存を得た症例が報告されていました。
以前は終末像と考えられていた脳転移でも、積極的な治療によって治癒が得られることを示す貴重な症例として紹介します。
食道胃接合部がんの脳転移に対する切除術+ガンマナイフ治療:症例報告
【症例】74歳女性
【病歴】進行した食道胃接合部がんに対して胃全摘術(脾臓摘出+リンパ節郭清術)を施行しました。病理組織検査の結果では、腫瘍は漿膜下層(一番外側の層より内側)まで広がっており、リンパ節に転移を認めました(ステージIIB)。
術後の経過は良好で、12日目に退院となりました。6週間後よりS-1(ティーエスワン)による術後補助化学療法(抗がん剤治療)を開始しましたが、嘔気と全身倦怠感で中止となりました。
5ヶ月後、めまい、複視、構語障害が出現し、緊急入院となりました。頭部CT検査にて左大脳半球に17mmの腫瘤があり、膿疱性の病変をともなっていました(下図)。
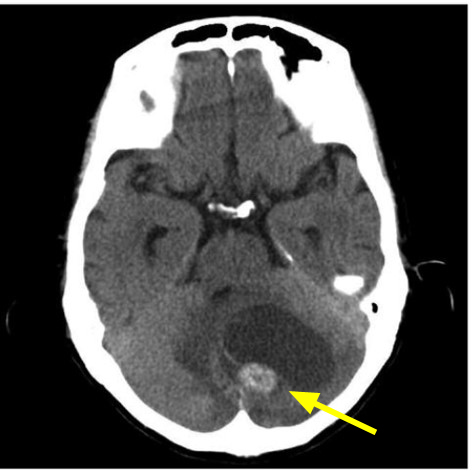
転移性脳腫瘍と診断し、開頭術による腫瘍摘出が行われました。
病理組織検査の結果、胃食道接合部がんの脳転移と診断されました。切除断端にはがん細胞は認めませんでした。
術後の経過は良好で、28日目に他院へ転院となり、腫瘍摘出部へガンマナイフによる定位放射線照射(20グレイ)を行いました。
その後、6ヶ月ごとに定期検査を行い、脳腫瘍摘出+放射線治療から5年間、無症状で再発の所見を認めていないとのことです。
胃がん脳転移の症例報告まとめ
著者らによる文献調査によると、胃がんまたは食道胃接合部がんからの脳転移に対する外科切除についての論文は、1990年から2016年までにわずか17本であったとしています。
20例をまとめた検討によると、原発腫瘍としては、食道胃接合部を含め、胃の上部に多いとのことです。
以前は脳転移の摘出に全脳照射や化学療法が追加されていましたが、予後不良でした。
最近では、腫瘍摘出にガンマナイフやサイバーナイフなどの定位放射線治療を追加する治療が行われるようになり、徐々に予後が改善傾向にあります。
実際に、3年以上生存している8例中4例では、外科切除と定位放射線治療の併用が行われていました。
脳転移(転移性脳腫瘍)の治療法

脳転移(転移性脳腫瘍)に対する治療は、がんの進行状況や原発巣(もともとの臓器)の状況、脳転移の状態(部位や個数)、および全身の状態などにより、いろいろな治療法の選択があります。
実際に今回の症例のように、手術や放射線治療などを組み合わせることにより治療成績は向上しています。以下に、現時点での治療法についてまとめてみます。
手術(腫瘍摘出)
手術による腫瘍摘出は、一般的に以下の項目をみたす場合に考慮されます。
手術は患者さんに対する体力的、精神的負担は大きく、その適応については慎重に決定されます。
放射線治療
放射線治療の種類には、脳全体に照射する全脳照射と、腫瘍部のみに一回で多くの放射線を照射する定位放射線照射(ガンマナイフ、サイバーナイフ、ライナックなど)があります。
2. 病巣の数が数個で治療可能な範囲内に存在すること
3. 治療後少なくとも3ヶ月以上の予後が望めること
定位放射線治療(stereotactic radiotherapy)は、大きな身体的侵襲なく、かつ短期間の治療が可能であるため、日本においてよく使われています。
腫瘍の大きさが3センチ以下の小さい病巣で、転移病巣が数個以内の場合が良い適応となります。
今回の症例のように単発の脳転移の場合、現時点では手術と定位放射線治療の併用が最も有効であると考えられます。
以前はがんの末期像とされ、根治は不可能と考えられていた脳転移(転移性脳腫瘍)ですが、現在では様々な治療法の進歩に伴い、積極的な治療によって長期生存の可能性もでてきました。
応援よろしくおねがいします!
いつも応援ありがとうございます。 更新のはげみになりますので、「読んでよかった」と思われたら クリックをお願いします_(._.)_!
↓ ↓ ↓ ↓ ↓ ↓


